Una enfermedad se convierte en tema de “salud pública” cuando el número de personas que la padece y los gastos que ésta genera son elevados. Lamentablemente, esto es lo que sucede con la osteoporosis (patología que debilita los huesos hasta el punto que los hace propensos a fracturas). La Organización Mundial de la Salud estima que a nivel global existen unos 7,8 millones de pacientes con osteoporosis y que para el año 2040 el problema se habrá triplicado. Además, considera que el riesgo de por vida de sufrir una fractura a partir de los 50 años es de 40% para las mujeres y de 13% para los hombres, debido a la osteoporosis.
El doctor Rafael Martínez, anestesiólogo y director médico de Nolver, considera uno de los problemas más importantes es no tratarla adecuadamente: “Desafortunadamente, enfermedades crónicas como la osteoporosis, diabetes o hipertensión, tienen un registro muy alto de abandono de los tratamientos y esto hace muy difícil su control. En momentos de apremio financiero, por incomodidad o simplemente cansado de consumir fármacos, el paciente deja de tomar un medicamento del cual siente que no percibe ningún beneficio, por tratarse de enfermedades llamadas “silentes”.
El Dr. Martínez explica que “el paciente que interrumpe o abandona un tratamiento pierde los efectos logrados con anterioridad. Es decir, si el paciente estaba tomando un medicamento para la osteoporosis y suspende una o dos dosis, el beneficio que le habían dado las seis o siete dosis anteriores, comienza a mermar pues pierde la protección que ya habían recibido sus huesos”.
La comunicación
Para el Dr. Martínez es sumamente importante que el médico y el paciente mantengan una estrecha comunicación a fin de promover la adherencia a los tratamientos: “Hay que fortalecer la relación médico-paciente y no dar nada por sentado. Los profesionales de la salud deben dedicarle más tiempo al enfermo para explicarle todo lo necesario, para despejar interrogantes en cuanto a su situación, el tratamiento que seguirán, sus ventajas y las posibles consecuencias si lo abandonan”, apunta.
Por su parte, el paciente debe evitar irse a su casa con dudas. “Deben dejar la pena o el miedo a un lado y preguntar todo lo relacionado con el tratamiento asignado y su enfermedad. Además, tienen el derecho a buscar segundas opiniones y conocer las alternativas terapéuticas que pudiesen recibir. Existen encuestas que revelan que la mayoría de los pacientes no conocían los beneficios de un fármaco y lo consumían solo porque el médico se lo estaba indicando. Esto debe terminar. El paciente debe saber por qué, para qué y por cuánto tiempo debe recibir un tratamiento”, reitera el Dr. Rafael Martínez.
Precisamente una vez diagnosticada la osteoporosis, son los bifosfonatos fármacos de primera línea en el tratamiento. Según el doctor Martínez estos medicamentos “son altamente utilizados, poseen un adecuado perfil de seguridad y, en el caso del ibandronato, tiene la posibilidad de administrarse en forma mensual y no semanal como otros, lo que hace que el paciente mantenga la adherencia al tratamiento pues lo tiene que tomar con menos frecuencia y el impacto económico se ve disminuido al comprar el medicamento una vez cada mes”.
Agrega el especialista que “los bifosfonatos son eficientes, han demostrado ser eficaces en la prevención de fracturas vertebrales y mayor efectividad anti fractura en el tiempo”. Finalmente asegura que tan importante como la terapia farmacológica es la no farmacológica: “Debemos modificar nuestros hábitos alimenticios para consumir más calcio y vitamina D, dejar de fumar, abandonar el sedentarismo e iniciar una rutina de ejercicio en forma paulatina hasta alcanzar 20 cuadras diarias, exponerse al sol durante 15 ó 20 minutos -2 ó 3 veces a la semana- y evitar el alcohol. Podemos tomarnos un vaso de vino o cerveza diarios. Ese es el límite; no más de siete bebidas a la semana y no vale acumularlas todas para el mismo día”.
La densitometría ósea
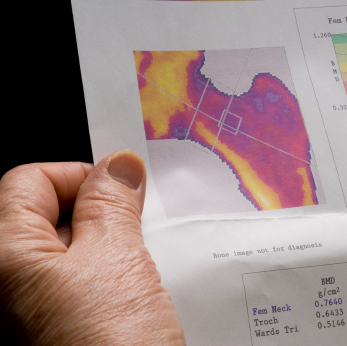
Diagnosticar correctamente la osteoporosis es el primer paso para combatirla y esto solo es posible con una correcta densitometría ósea, estudio que permite medir la densidad del hueso y ayuda a determinar el nivel de calcificación del mismo, a diagnosticar y evaluar cuantitativamente la existencia de osteoporosis. La doctora Elizabeth Natale, ginecóloga del Hospital de Clínicas Caracas y presidenta de la Sociedad Venezolana de Menopausia y Osteoporosis (SOVEMO), señala que las técnicas y las posiciones correctas para hacer el examen de forma óptima no tienen por qué ser conocidas por el paciente. Sin embargo, es importante que el examinado esté claro de algunos aspectos.
Natale considera que quien va a someterse a una densitometría ósea debe saber que hay ciertas cosas permitidas y otras prohibidas. Así las enumera:
*No llevar accesorios, joyas, cadenas, relojes, ni algún otro objeto metálico que interfiera con los rayos (pese a tratarse de una radiación muy baja).
*Quitarse la ropa y colocarse la bata quirúrgica. Se han encontrado exámenes donde –por razones desconocidas- no se le manda a quitar la ropa al paciente y el ganchillo del cierre obstaculiza la prueba.
*Advertir sobre la presencia de biopolímeros. Las personas que tiene implantes en glúteos por ejemplo, deben saber que no pueden hacerse densitometría en la cadera sino en otro lugar (columna o fémur), pues estos afectan la absorción de radiación y alteran el estudio.
*Realizarse el estudio en lugares seguros. Uno de los objetivos de SOVEMO es tratar de certificar las unidades de densitometría del país, de manera que el paciente vaya a sitios avalados por la Sociedad. Esta información puede conseguirla en www.sovemo.org.
Finalmente la Dra. Natale recordó que la densitometría ósea normalmente se debe realizar a mujeres postmenopáusicas que registran factor de riesgo por la pérdida de estrógenos pero, si alguien está en premenopausia y posee factores de riesgo asociados, también tiene indicación de hacerse este estudio.